作者:高瑞鴻醫師
高醫師在3/17在雙和醫院同仁的安排下,在門診結束後沒多久,即到中和錦盛里市民活動中心向里民長輩介紹常見的關節疾病,與關節保養的方法。
長輩們都很熱情,QA用了不少時間才讓大家都滿意。
作者:高瑞鴻醫師
類風濕性關節炎的典型症狀是關節發炎疼痛。但實際上,常常有病患抱怨疼痛的部位不只在關節,其他連帶的肌肉筋骨也有疼痛或痠痛,也就是所謂「關節外疼痛」。
最近一個加拿大的研究團隊詳細探討了類風濕病患關節外疼痛的現象,發表在頂尖國際學術期刊。高醫師讀後整理重點,跟病友們分享。
研究團隊分析了392位類風濕性關節炎的病患,其中70%是女性、年紀平均56歲,發病時間都在一年以內。
研究團隊記錄了病患關節以外疼痛的部位,並追蹤觀察一年的時間。
研究團隊使用的是身體疼痛圖來紀錄疼痛的部位,將疼痛部位分成不同區域,包括左上半身、左下、右上、右下、背後/頸部。
1. 關節外疼痛很常見
有高達一半的病患不只是關節痛,其他地方也會痛。
其中大約有27%的病患是廣泛性的疼痛(疼痛部位橫跨左右和上下),另外73%病患的疼痛則是區域性疼痛 (疼痛侷限在身體的上半、下半、左半或右半)。
2. 關節外的疼痛和發炎密切相關,治療後也會改善
關節外疼痛的部位,常常是在腫痛關節的附近,顯示兩者密切相關。
經過一年的治療,原本有區域性疼痛的病患當中有57%明顯改善,廣泛性疼痛的病患有73%有明顯改善。
3. 病患如果有關節外疼痛,病情較難控制
進一步分析類風濕治療一年後是否到妥善控制(所謂「疾病緩解」),結果發現病患如果有關節外疼痛,類風濕性關節炎也較難達到理想的治療目標。
雖然類風濕性關節炎最主要是關節發炎與破壞,但剛發病時,疼痛的部位常常是一個區域或甚至全身,不一定只侷限在關節,因而可能反過來忽略類風濕性關節炎發病的症狀,延誤了關節炎的治療。
另一方面,關節外的疼痛也不一定是類風濕本身造成,也可能有其他原因。
所以,不明原因持續的疼痛,還是需要尋求醫師的評估,才有機會早期診斷跟對症下藥。
作者:高瑞鴻醫師
貝克氏囊腫是膝關節內的關節液過多,累積在膝蓋後方,形成的一個囊腫。雖然名字有個「腫」,但實際上它並不是腫瘤。
如果已經夠大了,可以在膝蓋後面摸到一包有彈性的膿腫。
用超音波可以很清楚的看到貝克氏囊腫,可以直接評估大小、範圍、和內部的質地。
貝克氏囊腫不分年齡、性別都有可能,但通常發生機率會隨著年紀增加。
常見的原因,除了膝關節退化以外,還有類風濕性關節炎。
最典型的症狀就是膝蓋後方緊繃,甚至往外腫成一包。
這時,膝蓋略為彎曲會最舒服,只要伸直或是蹲下的動作都會感到特別緊蹦或疼痛。
貝克氏囊腫如果持續長大,也可能造成壓迫,導致血液循環不佳。
貝克氏囊腫如果破裂,積水可能沿著肌肉筋膜之間的空間往小腿方向擴張,造成整條小腿都腫脹疼痛,甚至外觀出現瘀青。
超音波定位後,直接將囊腫內的積水抽出,能夠馬上舒緩關節的疼痛和緊繃。
但更重要的是,針對貝克氏囊腫的原因進行治療,才能避免復發。
類風濕或其他自體免疫的關節炎的病患也常受到貝克氏囊腫的困擾,此時要配合藥物的使用,控制關節的發炎。
發炎減緩了,關節才不會持續生水,貝克氏囊腫自然也較不會復發。
作者:高瑞鴻醫師
入冬開始有寒流來襲,診間也陸續有病患出現雷諾氏症的現象。
手指在低溫或情緒緊張激動下,外觀變成白色或藍紫色,回復時變成脹紅,再變回平常的樣子。
發作時,變色的邊界清楚,範圍可能侷限在特定一兩根手指、也可能同時好幾根手指都被影響。
背後的原因,是因為手指的血管因為刺激而收縮痙攣,導致末梢缺血而變色。
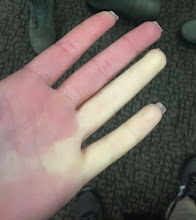 |
| 雷諾氏症 Profpedia at English Wikipedia, CC BY-SA 4.0 |
如果雷諾氏症是因為免疫疾病造成,那麼它所造成的影響就不只是手指變色這麼簡單。
雷諾氏症發作時,手指會因為缺血而疼痛;嚴重的話甚至會導致指尖缺血、壞死。
有雷諾氏症的病患,也需注意有沒有合併肺動脈高壓。
肺動脈高壓的症狀胸悶和喘,導致心臟衰竭和死亡率增加。
雷諾氏症可以是一個早期症狀,讓我們盡早去察覺症狀背後的全身性疾病。
包括硬皮症、皮肌炎、全身性紅斑狼瘡、乾燥症等等,都可能出現雷諾氏症的症狀。
在風濕科門診,有以下重點必須釐清和檢查:
血液檢驗有沒有異常的自體免疫抗體?
藉由甲摺鏡檢查末梢血管有沒有異常的減少和構造異常?
透過病史評估有沒有可能相關的職業史、相關藥物、雷諾氏症以外的其他症狀?
藉由以上資訊,對於病情能夠得到初步判斷,對於接下來是否需要進一步檢查、如何追蹤、甚至治療很有幫助。
如果因而診斷免疫疾病,就需要進一步積極處理。
已經在風濕免疫科治療的病患需要配合用藥,改善血管功能,治療異常的免疫系統。
另外,不論是不是免疫疾病造成,都要注意:
注意手腳的保暖,像是戴手套、穿襪、用溫水洗手洗碗等。
抽菸者要戒菸。
如果有傷口,要特別注意傷口的照護。
僵直性脊椎炎就如名字所示,典型的症狀是下背痛。
但除了下背痛以外,女性病人比男性更常出現韌帶或接骨點的發炎或是廣泛性疼痛,女性也比男性更常見以眼睛的虹彩炎作為早期症狀。
另外,女性病患的X光片顯示脊椎沾黏的比例也較低(這對女性病患是好消息),而這X光脊椎沾黏正是僵直性脊椎炎典型慢性破壞的跡象。女姓如果懷孕過,骨盆關節的X光也可能因而出現變化,使得X光的判讀更加不易。
研究顯示,女性病患的疼痛、僵硬都比較嚴重,疾病對於生活品質影響的程度也比較大。
但另一方面,女性病患的關節活動度比較好。
以上包括症狀不同、疼痛感受度不同等因素,也連帶影響到藥物的治療效果。
對於生物製劑的療效(主要是TNF抑制劑),女性似乎效果相對較差,能夠穩定用藥的比例也較低。
原因可能很多,包括男女病患的基因表現、體脂率等身體組成、性荷爾蒙、疼痛機轉等等,都造成上述在疾病表現與治療效果之間的差異。
這些不同,對於病患和醫師來說,都造成一些挑戰。對於懷疑狀況,判斷上也需要更加謹慎或是需要持續追蹤來觀察疾病的變化。
參考資料:Sex and gender differences in axial spondyloarthritis: myths and truths. Rheumatology (Oxford). 2020 Oct 1;59(Suppl4):iv38-iv46.